【妇科宫腔镜篇】宫腔镜操作技巧
发布时间:2022-09-05
随着医疗技术的不断进步,近年来,宫腔镜手术已经成为治疗宫腔内疾病、异常子宫出血的重要手段,在临床应用得到更多普及。
宫腔镜技术和器械的进步,提供了更多微创诊疗的方法,是医生和患者的福音。但并发症也时有发生,若处理不及时,可导致严重后果,比如子宫穿孔、大出血、感染、空气栓塞等。
文献报道宫腔镜手术并发症的发生率为 0.28%~2.7%,与其特殊手术环境、手术种类及手术者的经验密切相关。
由于宫腔镜操作时间短,通常手术时间在 1 个小时之内,给人造成一种特别简单和容易掌握的假象。如经验不足,仓促上阵,就有可能发生严重的并发症。
医护人员应该熟悉宫腔镜的操作特点,多学习手术技巧,加上多练习的实战经验,达到提高操作技巧、减少宫腔镜并发症的目的,才能更好的为患者服务,也能给自己减少很多不必要的纠纷。
01 操作时间选择
▲ 对于月经周期规律的未绝经女性,子宫内膜增殖期是子宫腔的最佳观察时期。因为,分泌期时增厚的子宫内膜可能和子宫内膜息肉相似,容易误诊。月经期时检查,则经血可能会干扰视野。最好选择在月经后一周内进行检查或者手术。因为这个时候子宫内膜处于增殖期早期,比较薄,不仅出血少,而且粘液分泌物也比较少,更有利于观察宫腔情况。
▲ 对于有不规则阴道出血的育龄期女性,目前没有特定要求的手术操作时间,可根据患者情况随时手术,在宫腔镜手术过程中,通过膨宫液的冲洗,也可以将宫腔内的血块、粘膜碎片等组织物冲出,使术中视野更加清晰。
▲ 绝经后女性随时可以进行宫腔镜检查。
02 宫腔镜选择
大部分宫腔镜为硬性器械,有的细径宫腔镜(<5 mm)也可以为半硬性或软性器械。硬性宫腔镜出现术中疼痛更严重,但光学性能更好,花费也较少,相对于软性宫腔镜更容易插入。
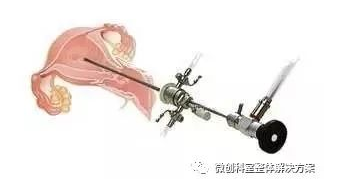
大多数情况下,硬性宫腔镜可以满足诊疗需求,软性宫腔镜远端可以上下偏转,尤其适合子宫形状不规则的女性,比如用于输卵管插管或松解输卵管附近的粘连。
03
膨宫液的选择
宫腔镜时使用的膨宫液可以是电解质溶液,比如生理盐水,乳酸钠林格氏液,也可以是非电解质溶液,比如 1.5% 甘氨酸溶液、5% 甘露醇溶液、3% 山梨醇溶液。
使用单极电外科器械行手术操作时,需要采用绝缘液体 (如甘氨酸) 来避免热损伤。 采用双极电外科操作时可使用等渗液 (如,生理盐水或乳酸林格氏液),以免发生绝缘液体导致的电解质和渗透压失衡风险。但如果患者合并有糖尿病,也可以根据血糖情况选择5%的甘露醇溶液。
诊断性操作可使用生理盐水进行。有随机研究发现,诊断性操作时使用生理盐水,患者的疼痛减少,术中视野更好操作,操作时间相应缩短。

04 子宫穿孔的防治
(1)原因:引起子宫穿孔的高危因素包括宫颈狭窄、宫颈手术史、子宫过度屈曲、宫腔过小及手术者经验不足等。
(2)临床表现:①宫腔塌陷,视线不清。②超声提示子宫周围游离液体或大量灌流液进入腹腔。③宫腔镜可见腹膜、肠管或大网膜。④如有腹腔镜监护则可见子宫浆膜面透亮、起水泡、出血、血肿或穿孔的创面。⑤作用电极进入并损伤盆、腹腔脏器引起相应并发症症状等。
(3)处理:①首先查找穿孔部位,确定邻近脏器有无损伤,决定处理方案。②无活动性出血及脏器损伤时,可使用缩宫素及抗生素、观察。③穿孔范围大、可能伤及血管或有脏器损伤时,应立即腹腔镜或开腹探查并进行相应处理。
(4)预防:①加强宫颈预处理、避免暴力扩宫。②酌情联合超声或腹腔镜手术。③提高术者手术技巧。④酌情使用GnRH-a类药物缩小肌瘤或子宫体积、薄化子宫内膜。
05 手术出血的防治
子宫肌壁血管层位于黏膜下 5~6 mm,约在子宫肌壁内 1/3,有较多血管穿行其间。
行子宫内膜电切时,切割深度为内膜下 2~3 mm,切至浅肌层,否则容易导致大出血。「U」 形电切环一般深 5 mm,可作为电切深度的标志。
黏膜下浅肌层质地较均匀,与黏膜有差别。在Ⅱ型黏膜下子宫肌瘤的切除过程中,由于电刺激,肌瘤有逐渐向宫腔突出的倾向,应防止切除过深引起大出血。对于表面有怒张血管的黏膜下肌瘤,先电凝血管止血,再电切肌瘤。
术中小动脉喷射状出血可应用电切环电凝止血,广泛创面渗血可应用滚球电极电凝止血。术后若出血量较多,除应用止血药物外,可在宫腔内放置 Foley 导管,注入 15~30 ml 水使球囊膨胀进行压迫止血,6~8 小时后取出。
06 空气栓塞的防治
患者保持平卧位或头高脚低仰卧位,不可使用头低脚高仰卧位。麻醉时避免使用氧化亚氮进行麻醉 (可能会增大气泡),并在所有导管插入子宫前先清除管腔内气体。扩张宫颈时动作应轻柔,以防局部血管撕裂空气经破裂血管进入血液循环系统。
术中维持子宫内压力低于 125-150 mmHg,减少宫腔镜移出和重新放入宫腔的次数 (这个过程可能会使空气或其他气体进入子宫)。
行肌瘤电切治疗时,会产生一定气泡聚集于子宫前壁,因此,子宫前壁电切应该在最后完成,以避免气体经创面进入血液循环系统。
07 宫腔镜手术操作、技巧 宫腔镜手术基本操作
宫腔镜手术技巧
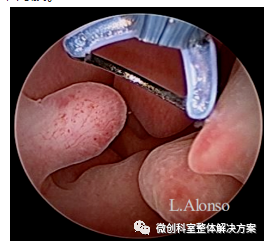
1.宫腔镜子宫内膜息肉切除术:①切除息肉时,用环形电极自息肉的远方套住息肉的蒂根后切割,电切的深度达蒂根下方2-3mm的浅肌层组织为宜。②对于有生育要求的患者,既要切除息肉根蒂部,还要注意保护病变周围正常内膜。
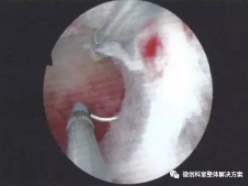
2.宫腔镜宫腔粘连分离术:①依据粘连类型、粘连范围情况选择分离方法。②膜性粘连可以用微型剪刀分离,肌性粘连多以针状电极或环状电极分离。③分离术中应清楚子宫腔的解剖学形态,操作应沿宫腔中线向两侧进行,注意子宫腔的对称性。④特别强调手术中对正常子宫内膜的保护。⑤宫腔粘连分离时,可根据粘连程度选用超声或腹腔镜监护,以提高手术疗效与安全性。
3.宫腔镜子宫内膜切除术:①以环状或球状电极顺序切除或凝固子宫内膜。②一般自宫底部开始至两侧宫角及侧壁内膜,然后自上而下切除子宫前壁及后壁内膜。③切除或凝固深度应包括子宫内膜全层及其下方2-3mm的肌肉组织,切除或凝固范围终止于宫颈内口上方0.5-1.0cm(部分切除)或下方0.5-1.0cm(完全切除)。④手术中应注意对双侧宫底部、宫角部内膜的破坏深度,必要时可以环状和球状电极交替使用,尽量减少内膜残留。
4.宫腔镜子宫纵隔切除术:①子宫不全纵隔切除或分离时,应自纵隔组织的尖端开始,左右交替至纵隔基底部位。②作用电极的切割或分离方向应沿中线水平,以免损伤前壁或后壁子宫肌层组织。③当切割或分离至子宫底部时,应注意辨别纵隔与子宫底肌层组织的分界。④在切除或分离纵隔的同时,尽量避免损伤正常子宫肌壁组织,以免出血或穿孔发生。⑤完全纵隔切除或分离时,自宫颈内口水平向宫底方向分离或切除,方法与不全纵隔相同。宫颈部分纵隔不必切开,可留在阴道分娩或剖宫产分娩时处理。
5.宫腔镜子宫肌瘤切除术:①实施宫腔镜子宫肌瘤切除术前应评肌瘤类型,根据不同类型肌瘤实施手术。②0型黏膜下肌瘤:估计可经宫颈完整取出的肌瘤,可以环状电极切除肌瘤根蒂部后,以卵圆钳夹持取出。对于肌瘤体积较大者,需以环状电极从肌瘤两侧壁切割以缩小肌瘤体积,再以卵圆钳夹持拧转取出,酌情修整肌瘤瘤腔并止血。对于脱入阴道的肌瘤在宫腔镜直视下切断肌瘤根蒂部取出。②I型及Ⅱ型黏膜下肌瘤:以作用电极在肌瘤最突出部位切开瘤体包膜,使肌瘤瘤体突向宫腔,然后切除。③术中可通过使用缩宫素、水分离等方法促使肌瘤瘤体向宫腔内移动。④对于不能突向宫腔的肌瘤不宜强行向肌壁内掏挖,将肌瘤切除至与周围肌壁平行,残留部分肌瘤视术后生长情况酌情进行二次手术。⑤突向宫腔的肌壁间肌瘤:对于可实施宫腔镜切除的肌壁间内突肌瘤,手术方法与原则参照1型及Ⅱ型黏膜下肌瘤。⑥建议手术中使用B超监护,以提高手术安全性。
6.宫腔镜宫腔异物取出或切除术:①宫内节育器:宫内节育器残留、嵌顿或被粘连组织包裹时,应在宫腔镜直视下进行分离直到其完全显露,再以异物钳取出。对于残留肌壁间的节育器,酌情联合超声定位并按上述方法分离取出。②妊娠组织残留:依据残留组织类型及残留部位,酌情选择针状或环状电极进行分离或切除。术中注意对正常子宫内膜的保护。③处理宫角部的残留组织时应把握深度,避免子宫穿孔。④剖宫产瘢痕处妊娠物(突向子宫腔内)切除应酌情经药物治疗和(或)子宫血管阻断后施术,术中酌情选择超声或联合腹腔镜手术
术中注意事项
08 感染的防治
宫腔镜发生感染的概率不高,术前不要求预防性使用抗生素。术前常规行盆腔、阴道分泌物检查,如有炎症,一定要控制后手术。
总的来说,宫腔镜手术是安全可靠的,但不能因为觉得简单而掉以轻心,平时加强技术培训、术中术后做好监测、提高手术操作技巧是保障宫腔镜手术安全的关键。
声明:图文摘自医学界妇产科频道、丁香园妇产时间。本文重在医学知识普及,不求任何经济效益,如有侵权,及时联系我们。
下一篇:【妇科宫腔镜篇】子宫内膜电切术





 沪公网安备 31011502013990号
沪公网安备 31011502013990号