【普外科腹腔镜篇】急性梗阻性化脓性胆管炎
发布时间:2022-04-11
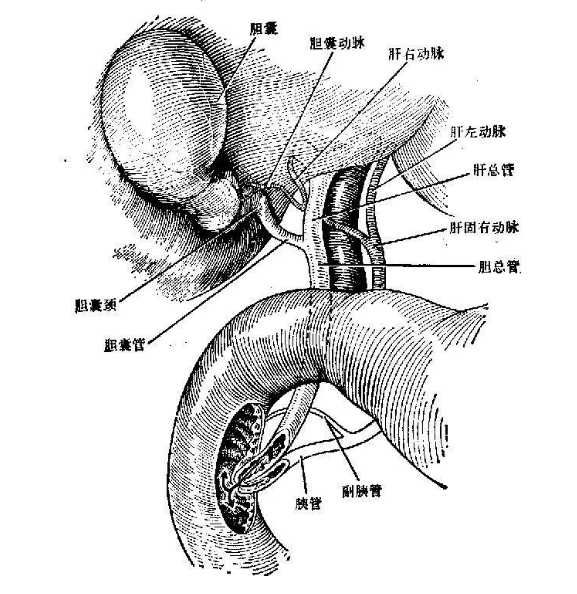
急性胆管炎是细菌感染引起的胆道系统的急性炎症,一般有胆道梗阻的基础。
病因
1
原发疾病多为胆管结石(76.6-88.5%)
2
胆道蛔虫(22.6-26.6%)
3
胆道狭窄(8.7-11%)
4
少数为胆管、壶腹肿瘤、原发性硬化性胆管炎等
病理改变
基本病理变化:胆管梗阻和胆管内化脓性感染。胆管腔内充满脓性胆汁或脓液,粘膜充血水肿,上皮细胞变性、坏死脱落,管壁各层不同程度中性粒细胞浸润。
●胆管梗阻及胆管化脓性感染。
●近段胆管扩张,管壁充血水肿,管腔内脓性胆汁胆管内压↑。
●主要为革兰氏阴性菌感染,也可能革兰氏阳性菌及厌氧菌(一种40%,两种40%,三种以上20%)。
临床表现
01
Charcot三联征
起病急骤、发展迅速,典型表现为腹痛、寒战高热、黄疸(基本表现和早期症状)。
02
Reynolds五联征
病情加剧则出现感染性休克、神志改变。
03
肝内胆管梗阻并感染
腹痛轻,一般无黄疸,寒战高热为主要临床表现,可出现感染性休克。肝不对称肿大、肝区压痛和叩痛,胆囊无肿大。
04
肝外胆管梗阻并感染
具有典型的Charcot三联征或Reynolds五联征。右上腹或剑突下压痛、肌紧张,肝对称性肿大、肝区叩痛,可有胆囊肿大。
ACST分级标准
1级—单纯ACST,病变多局限于胆管内,以血毒症为主,血培养阳性较少,且为一过性。
2级—ACST伴感染性休克,胆管炎加重,胆管周围化脓性肝炎发展,胆管、毛细胆管及肝窦屏障进一步受损,败血症及脓毒败血症发生率增多。
3级—ACST伴胆源性肝脓肿,胆管外的感染物质大量释放,仅做胆管减压引流已不能制止病情发展。
4级—ACST伴多器官功能衰竭,是严重感染的后期表现。
术前准备
广谱足量抗生素
纠正水、电解质紊乱
恢复血容量,保证血管良好灌注和氧供
降温,支持治疗
手术治疗
微创内窥镜治疗已被证明是安全有效的。疗效上和传统开放手术无明显差别。在老年病人、难以耐受手术病人上有优越性,成为首选。
首要目的在于抢救病人生命,手术应力求简单有效,如经PTCD或ENAD治疗,病情无改善,应及时改行手术治疗。
①胆总管切开取石+T管引流术;
②胆总管切开取石T管引流+胆囊切除术;
③胆总管切开取石T管引流+胆囊造瘘术。
胆总管切开减压加T管引流T管目的;
①引流胆汁、残余结石和减压。
②支撑胆管,防止胆总管切口瘢痕狭窄。③经T管溶石和造影。
T管拔管指征:
术后10左右予T管造影显示肝管、胆总管及十二指肠通畅,再予夹管观察1~2天,观察无腹痛、腹胀.发热,黄疸减轻,大便颜色变深,可拔T管。
留置2周后,其周围可形成坚实的纤维窦道,拔管后一般不会有胆汁漏。若留置T管期间出现腹痛、腹胀.发热,则很可能为胆漏,需进一步诊治。
声明:图文摘自黄志坤、护理人云课堂、中华胃肠内镜电子杂志。本文重在医学知识普及,不求任何经济效益,如有侵权,及时联系我们。
上一篇:【普外科腹腔镜篇】肝囊肿开窗术
下一篇:【普外科腹腔镜篇】肝内胆管结石





 沪公网安备 31011502013990号
沪公网安备 31011502013990号